За даними ВООЗ 2023 року, порушення артеріального тиску діагностуються у 28% дорослого населення розвинених країн. Багато людей не підозрюють про відхилення на ранніх стадіях. Нормальний тиск менше 120/80 мм рт.ст. є важливим показником стану серцево-судинної системи. Контроль тиску допомагає запобігти серйозним ускладненням, включаючи інфаркт міокарда та ішемічний інсульт.
Систолічний і діастолічний тиск – ці показники тиску розповідають історію вашого серця. Слід враховувати, що норми тиску за віком можуть варіюватися, наче індивідуальний почерк кожного організму. Правильне вимірювання артеріального тиску вимагає дотримання певних умов і терпіння.
"Артеріальний тиск – це тиск крові на стінки артерій. Систолічний показує максимальний тиск під час скорочення серця, діастолічний – мінімальний під час розслаблення" – пояснює кардіолог Майкл Джонсон з Американської асоціації серця.
Фізіологія кров’яного тиску: як формується тиск людини
Кров’яний тиск формується завдяки роботі серця. Кожне скорочення викидає кров в аорту. Верхній і нижній тиск відображають дві фази цього безперервного процесу, наче припливи та відпливи в артеріальному руслі.
Систолічний тиск показує максимальну силу під час скорочення серцевого м’яза. Діастолічний тиск вимірює мінімальні значення між ударами. На практиці часто помічаю, що пацієнти плутають ці поняття і лякаються "високого нижнього" тиску більше, ніж варто.
Еластичність судин відіграє ключову роль. З віком артерії стають жорсткішими. Результат передбачуваний – вікові зміни тиску у людей похилого віку.
Добові коливання тиску: коли організм "налаштовує" показники
Ваш АТ змінюється щохвилини. Вранці відбувається фізіологічний підйом на 10-20 мм рт.ст. Вночі показники досягають мінімуму. Порушення цього ритму сигналізує про проблеми з регуляцією серцево-судинної системи.
Норми АТ: індивідуальний підхід до кожного віку
Оптимальний тиск 120/80 – гарна цифра з підручників. У реальності організм кожної людини унікальний. Сучасна кардіологія визначає цілі діапазони нормальних значень, враховуючи вікові зміни судинної системи.
Таблиця допоможе визначити, чи відповідають ваші показники віковим нормам тиску:
| Вікова група | Систолічний (мм рт.ст.) | Діастолічний (мм рт.ст.) | Характеристика |
|---|---|---|---|
| 18-29 років | 100-125 | 60-80 | Оптимальні значення |
| 30-39 років | 105-130 | 65-85 | Нормальні значення |
| 40-49 років | 110-135 | 70-90 | Допустимі значення |
| 50-59 років | 115-140 | 75-90 | Вікова норма |
| 60+ років | 120-145 | 80-95 | Похилий вік |
Представлені дані слугують орієнтиром для лікарів під час оцінки стану пацієнтів і прийняття рішень про початок медикаментозної терапії.
Підвищений тиск: діагностика та фактори, що впливають на тиск

Діагноз "підвищений тиск" встановлюється при стабільному перевищенні 140/90 мм рт.ст. за даними офісних вимірювань або 135/85 мм рт.ст. при домашньому контролі тиску (рекомендації ESC/ESH 2023). За актуальними даними ВООЗ, відхилення тиску вражають 1,28 мільярда дорослих людей у всьому світі.
Ознаки відхилення тиску часто відсутні на ранніх стадіях. При вираженому підвищенні АТ можуть спостерігатися: цефалгії (головні болі) переважно в потиличній ділянці, шум у вухах, зорові порушення типу "мушок" перед очима, запаморочення. Важливо розуміти: безсимптомний перебіг не виключає ураження органів-мішеней.
Клінічний випадок: Пацієнт М., 52 роки, програміст. Звернувся зі скаргами на періодичні головні болі. Під час обстеження виявлено АТ 170/100 мм рт.ст. Призначено комбіновану антигіпертензивну терапію, рекомендовано модифікацію способу життя. Через 6 місяців досягнуто цільові значення АТ 125/80 мм рт.ст. при дотриманні всіх рекомендацій.
Фактори, що впливають на тиск, класифікуються на модифіковані та немодифіковані:
- Немодифіковані: вік (чоловіки >45 років, жінки >55 років), чоловіча стать, обтяжена спадковість
- Модифіковані: надмірна маса тіла (ІМТ ≥25 кг/м²), надмірне споживання натрію (>6 г/добу)
- Поведінкові: куріння, зловживання алкоголем (>140 г етанолу на тиждень для чоловіків, >80 г для жінок)
- Фізіологічні: гіподинамія (<150 хв помірної фізичної активності на тиждень), хронічний стрес
Модифікація керованих факторів ризику є основою первинної профілактики порушень тиску.
УВАГА: Ускладнення нелікованого підвищеного тиску включають гострий коронарний синдром, гостре порушення мозкового кровообігу, хронічну хворобу нирок, гіпертонічну ретинопатію. Зв’язок гіпертонії із серцево-судинними катастрофами підтверджено масштабними епідеміологічними дослідженнями.
Знижений тиск: коли низькі показники потребують уваги
Показники менше 90/60 мм рт.ст. класифікуються як артеріальна гіпотензія. У тренованих спортсменів такі значення можуть бути фізіологічною нормою. У осіб, які не займаються спортом, потрібна диференціальна діагностика для виключення вторинних причин.
Клінічні прояви гіпотензії включають:
- Ортостатичні реакції (запаморочення при зміні положення тіла)
- Астенічний синдром (загальна слабкість, підвищена втомлюваність)
- Акроціаноз (похолодання кінцівок)
- Синкопальні стани (непритомність, переднепритомні стани)
- Когнітивні порушення (зниження концентрації уваги, пам’яті)
Ця симптоматика потребує обов’язкового обстеження для виключення органічної патології.
Етіологія артеріальної гіпотензії: дегідратація, гостра крововтрата, побічна дія лікарських препаратів (діуретики, вазодилататори), ендокринопатії (гіпотиреоз, надниркова недостатність), кардіальна патологія. Ортостатична гіпотензія діагностується при зниженні систолічного АТ ≥20 мм рт.ст. або діастолічного ≥10 мм рт.ст. протягом 3 хвилин після переходу у вертикальне положення.
Сучасні технології моніторингу тиску
Домашній контроль тиску став справжньою революцією в кардіології. Телемедицина дозволяє лікарям відстежувати показники в реальному часі. Особливо це важливо для людей із нестабільним АТ, яким потрібен постійний контроль.
Носимі пристрої вражають своєю точністю. Сучасні смарт-годинники вимірюють тиск із похибкою 5-7 мм рт.ст. – результат, цілком прийнятний для домашнього моніторингу. При цьому варто пам’ятати: для точної діагностики все ще потрібен тонометр для вимірювання тиску, який можна придбати в спеціалізованих магазинах.
"Мобільні додатки для контролю тиску використовують понад 50 мільйонів людей по всьому світу. Штучний інтелект аналізує дані та попереджає про ризики" – зазначає доктор технічних наук Анна Петрова.
Персоналізована медицина враховує генетичні особливості, спосіб життя, реакцію на препарати від тиску. Лікарі отримують можливість підбирати індивідуальну терапію для кожного пацієнта з математичною точністю.
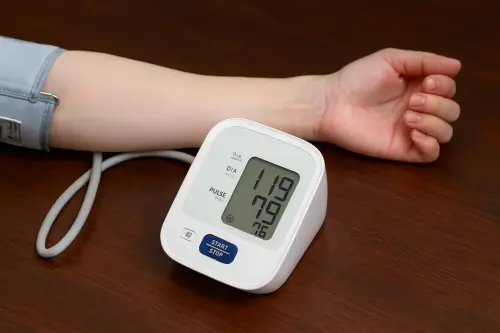
Як виміряти тиск тонометром: покрокова інструкція
 Точність вимірювання артеріального тиску залежить від дрібниць. Манжета тонометра повинна відповідати розміру, прилад – бути відкаліброваним. Стандарти валідації встановлюють жорсткі вимоги до медичного обладнання.
Точність вимірювання артеріального тиску залежить від дрібниць. Манжета тонометра повинна відповідати розміру, прилад – бути відкаліброваним. Стандарти валідації встановлюють жорсткі вимоги до медичного обладнання.
Підготовка критична для отримання достовірних результатів. Виключіть каву, цигарки та фізичні навантаження за півгодини до процедури. П’ять хвилин спокою перед вимірюванням – обов’язкова умова. Манжета повинна знаходитися строго на рівні серця, інакше показання будуть неточними.
Протокол регулярного контролю в домашніх умовах
Дотримуйтесь правила "семи днів" для максимальної об’єктивності результатів:
- Ранкові вимірювання проводьте з 6 до 9 ранку
- Вечірні – строго з 18 до 21 години
- Перший день виключіть із розрахунків як адаптаційний
- Середнє значення обчислюйте за шістьма днями, що залишилися
- Усі дані заносьте в щоденник або мобільний додаток
Такий підхід дає лікарям максимально повну картину вашого стану і дозволяє приймати зважені рішення щодо тактики лікування.
"Положення під час вимірювання має вирішальне значення: спина спирається на спинку стільця, ноги стоять на підлозі, рука розслаблена на столі. Манжета розміщується на 2 см вище ліктьового згину. Розмови під час процедури неприпустимі" – підкреслює кардіолог Сара Міллер.
Триразове вимірювання з двома хвилинними інтервалами – золотий стандарт точності. Середнє арифметичне цих показань дасть найбільш достовірний результат для подальшого аналізу.
Методи нормалізації артеріального тиску
Життя з відхиленнями тиску від норми не означає обмежень. Це сигнал до дії! Сучасні методи дозволяють не лише контролювати показники, а й вести активний спосіб життя при підвищеному тиску. Ключ до успіху – системний підхід, що поєднує медикаментозне лікування, корекцію харчування та фізичну активність.
DASH дієта для нормалізації тиску: науково доведена ефективність
Система харчування для нормалізації тиску DASH знижує АТ на 8-14 мм рт.ст. протягом 8-12 тижнів при строгому дотриманні. Це не сувора дієта, а філософія харчування для нормалізації тиску, яку легко адаптувати під будь-які смакові вподобання:
- Овочі та фрукти – 8-10 порцій щодня (одна порція дорівнює середньому яблуку)
- Цільнозернові продукти: бурий рис, вівсянка, хліб із борошна грубого помелу
- Нежирні молочні продукти: кефір 1%, сир до 5% жирності
- Пісні джерела білка: біла риба, куряча грудка, бобові культури
- Червоне м’ясо – не більше 2-3 разів на тиждень маленькими порціями
- Горіхи та насіння як корисний перекус – до 30 грамів на добу
Таке харчування нормалізує не лише кров’яний тиск, а й сприяє зниженню ваги, профілактиці діабету та покращенню загального самопочуття.
Фізична активність і тиск: медичні рекомендації
ВАЖЛИВО: Програма фізичних навантажень повинна бути узгоджена з лікарем після клінічного обстеження та оцінки серцево-судинного ризику.
Згідно з рекомендаціями Європейського товариства кардіологів (ESC 2023), регулярні аеробні навантаження помірної інтенсивності та здоровий спосіб життя знижують систолічний АТ на 4-8 мм рт.ст., діастолічний – на 2-5 мм рт.ст. при дотриманні режиму тренувань не менше 12 тижнів.
Рекомендовані види фізичної активності (тільки за відсутності протипоказань):
- Ходьба помірної інтенсивності 30-45 хвилин, 5-7 разів на тиждень (ЧСС = 220 - вік × 0,6-0,7)
- Плавання в басейні під контролем інструктора (протипоказано при АГ 3 ступеня)
- Велотренування на рівній місцевості або велотренажері з програмованою нагрузкою
- Йога, пілатес без інверсійних поз (виключити стійки на голові, плечах)
- Динамічні вправи з невеликими обтяженнями (40-60% від 1ПМ, 12-15 повторень)
АБСОЛЮТНІ ПРОТИПОКАЗАННЯ: АГ 3 ступеня (≥180/110 мм рт.ст.), нестабільна стенокардія, неконтрольовані аритмії, гострий період інфаркту міокарда, декомпенсована серцева недостатність.
ВІДНОСНІ ПРОТИПОКАЗАННЯ: АГ 2 ступеня без антигіпертензивної терапії, виражена гіпертрофія лівого шлуночка, проліферативна діабетична ретинопатія.
Препарати для корекції тиску: медикаментозна терапія
КРИТИЧНО ВАЖЛИВО: Усі лікарські препарати призначаються виключно лікарем після комплексного обстеження. Самолікування при порушеннях артеріального тиску категорично неприпустиме і може призвести до життєзагрозливих ускладнень.
Згідно з клінічними рекомендаціями ESC/ESH 2023, антигіпертензивна терапія включає п’ять основних груп препаратів першої лінії. Вибір конкретного препарату залежить від ступеня АГ, супутньої патології, віку пацієнта та переносимості.
1. Інгібітори АПФ (еналаприл, лізиноприл, периндоприл): блокують перетворення ангіотензину I в ангіотензин II. Показання: АГ будь-якого ступеня, ХСН, діабетична нефропатія. Протипоказання: ангіоневротичний набряк в анамнезі, вагітність, двосторонній стеноз ниркових артерій.
- Блокатори рецепторів ангіотензину II (лозартан, валсартан, телмісартан): блокують AT1-рецептори. Застосовуються при непереносимості іАПФ
- Діуретики (гідрохлоротіазид, індапамід, хлорталідон): тіазидні та тіазидоподібні. Особливо ефективні у пацієнтів похилого віку
- Бета-адреноблокатори (метопролол, бісопролол, небіволол): показані при супутній ІХС, аритміях, ХСН
- Антагоністи кальцію (амлодипін, ніфедипін ГІТС): дигідропіридинові для монотерапії, недигідропіридинові (верапаміл) при супутніх аритміях
Комбінована терапія переважна при АГ 2-3 ступеня. Раціональні комбінації: іАПФ/БРА + діуретик, іАПФ/БРА + антагоніст кальцію, антагоніст кальцію + діуретик. Нераціональні: іАПФ + БРА, бета-блокатор + верапаміл.
Цільові значення АТ (ESC/ESH 2023): для більшості пацієнтів <130/80 мм рт.ст., для осіб >65 років – 130-139/70-79 мм рт.ст., при гарній переносимості – <130/80 мм рт.ст.
Управління стресом: психологічні аспекти лікування
Хронічний стрес підвищує АТ на 10-20 мм рт.ст. щодня. Водночас освоєння технік релаксації стає найважливішим компонентом немедикаментозного зниження артеріального тиску.
"Пацієнти, які практикують медитацію усвідомленості, демонструють стабільне зниження тиску на 5-8 мм рт.ст. через 8 тижнів регулярної практики. Ефект зберігається лише при постійних заняттях" – результати дослідження Американської асоціації серця.

Дихальна техніка "4-7-8" працює як природний заспокійливий засіб: вдих на 4 рахунки, затримка на 7, повільний видих на 8. Якісний сон 7-8 годин не менш важливий – під час сну АТ природно знижується на 10-20%.
Лайфхаки для щоденного контролю АТ
Інтеграція контролю в повсякденну рутину вимагає простих, але дієвих рішень:
Ранкові ритуали: вимірюйте АТ в один і той же час, ведіть цифровий щоденник, приймайте препарати від тиску одночасно з сніданком для кращого запам’ятовування.
- Замініть кухонну сіль калієвою або експериментуйте зі спеціями
- Під час поїздок завжди майте з собою тонометр або користуйтеся послугами аптек
- Встановіть нагадування на смартфоні для своєчасного прийому ліків
- Підготуйте "тривожний чемоданчик": препарати, телефони лікарів, чіткі інструкції на випадок кризу
- Контролюйте АТ перед важливими зустрічами для профілактичної корекції
- Ведіть харчовий щоденник для виявлення продуктів-провокаторів підвищення тиску
Такі нескладні звички допомагають підтримувати стабільні показники та попереджають раптові стрибки параметрів.
Моніторинг ефективності при корекції показників тиску
Оцінка ефективності лікування проводиться через 2-4 тижні після початку терапії або зміни дозування препаратів. Пацієнт повинен вести детальний щоденник регулярного контролю, що включає: час вимірювання, значення АТ, ЧСС, самопочуття, прийняті препарати, супутні фактори.
Цільові значення АТ згідно з ESC/ESH 2023:
- Дорослі 18-65 років: <130/80 мм рт.ст. (оптимально), <140/90 мм рт.ст. (допустимо)
- Особи >65 років: 130-139/70-79 мм рт.ст. (при гарній переносимості <130/80 мм рт.ст.)
- При цукровому діабеті: <130/80 мм рт.ст. (обов’язково)
- При ХХН: <130/80 мм рт.ст. з протеїнурією, <140/90 мм рт.ст. без протеїнурії
- При ІХС: <130/80 мм рт.ст., але не нижче 120/70 мм рт.ст.
Критерії неефективності терапії: недосягнення цільових значень АТ через 3 місяці адекватної терапії, необхідність призначення 4 і більше препаратів, рефрактерна АГ з ураженням органів-мішеней.
Критичні стани при порушеннях тиску
Гіпертонічний криз: екстрена медична ситуація
КРИТИЧНО ВАЖЛИВО: При АТ ≥180/110 мм рт.ст. із симптомами ураження органів-мішеней необхідна НЕГАЙНА госпіталізація. Викликайте швидку допомогу!
Класифікація гіпертонічних кризів:
1. Неускладнений криз: АТ ≥180/110 мм рт.ст. без гострого ураження органів-мішеней. Тактика: плавне зниження АТ на 10-20% протягом 1-2 годин пероральними препаратами під медичним контролем.
2. Ускладнений криз: АТ ≥180/110 мм рт.ст. з гострим ураженням органів-мішеней (гострий коронарний синдром, набряк легень, енцефалопатія, інсульт). Тактика: негайна госпіталізація, внутрішньовенна антигіпертензивна терапія.
Долікарська допомога при неускладненому кризі (ЛИШЕ до приїзду швидкої допомоги):
- Забезпечити фізичний і психоемоційний спокій
- Надати напівсидяче положення з піднятим узголів’ям
- Забезпечити доступ свіжого повітря, послабити одяг, що стискує
- За наявності раніше призначеного сублінгвального препарату – застосувати строго за призначенням лікаря
- Контроль АТ кожні 15-20 хвилин до прибуття медичної бригади
НЕДОПУСТИМО: різке зниження АТ (>25% за першу годину), застосування короткодіючих ніфедипінів сублінгвально, самостійний прийом неназначених препаратів.
Показання до екстреної госпіталізації: вперше виниклий криз, підозра на ураження органів-мішеней, АТ ≥220/120 мм рт.ст., неефективність амбулаторної терапії протягом 2-4 годин.
Дискусійні питання в сучасній кардіології
Концепція "робочого тиску" викликає гарячі дебати серед фахівців. Багато пацієнтів сприймають звично високі цифри як норму за відсутності дискомфорту. Однак варто пам’ятати: навіть безсимптомна гіпертензія повільно, але впевнено пошкоджує судини, серце, нирки та очі.
Феномен "гіпертонії білого халата" зустрічається у кожного четвертого пацієнта. У домашній обстановці такі люди демонструють нормальні показники. Добовий моніторинг АТ допомагає відрізнити справжню та хибну гіпертензію, уникаючи непотрібного лікування.
Професійна допомога при порушеннях тиску в Києві
Діагностика та корекція відхилень артеріального тиску потребують професійного медичного супроводу. Тільки кваліфікований кардіолог може провести комплексне обстеження, виключити вторинні причини порушень АТ, підібрати оптимальну терапію з урахуванням індивідуальних особливостей пацієнта.
У клініці Астрамедика (Київ, Виноградар) ведуть прийом сертифіковані кардіологи з досвідом ведення пацієнтів із серцево-судинною патологією. Клініка оснащена сучасним діагностичним обладнанням: апарати для добового моніторингу АТ і ЕКГ, експертний клас УЗД серця та судин, система навантажувального тестування.
Міждисциплінарний підхід включає консультації суміжних фахівців (ендокринолог, нефролог, офтальмолог), лабораторну діагностику відповідно до клінічних протоколів, розробку індивідуального плану ведення пацієнта. Запис до кардіолога проводиться за попереднім записом.
Раннє виявлення та адекватне лікування відхилень тиску – основа первинної та вторинної профілактики серцево-судинних захворювань. Своєчасна консультація фахівця дозволяє запобігти розвитку ускладнень і покращити прогноз захворювання.
Для запису на консультацію до кардіолога зверніться до клініки Астрамедика. Професійна діагностика та лікування – гарантія вашого здоров’я!
Маєте подібні симптоми?
Зверніться до лікаря онлайн — доступно з будь-якої країни світу українською чи російською мовою. Оберіть зручний час і отримайте поради без відвідування клініки.
Отримати онлайн-консультаціюВисновок
Порушення артеріального тиску потребують комплексного підходу до діагностики та корекції. Ефективна терапія включає медикаментозні та немедикаментозні методи під обов’язковим медичним контролем. DASH дієта для нормалізації тиску, дозовані фізичні навантаження (за відсутності протипоказань) і грамотно підібрана терапія дозволяють досягти цільових значень АТ у більшості пацієнтів. Критично важливо: будь-які зміни в лікуванні повинні проводитися тільки за призначенням лікаря. Самолікування при відхиленнях артеріального тиску неприпустиме і може призвести до життєзагрозливих ускладнень. Регулярне спостереження у кардіолога та суворе дотримання медичних рекомендацій – основа успішного контролю показників тиску.
