Псоріаз – це хронічне імунозапальне захворювання шкіри, при якому клітини епідермісу оновлюються в кілька разів швидше норми. Замість звичайних 28-30 днів цикл може скорочуватися до кількох днів. Результат – червоні плями, які лускаються, сверблять і створюють не лише фізичний дискомфорт.
За даними ВООЗ, від псоріазу страждає приблизно 2-3% населення планети. Захворювання може проявитися в будь-якому віці, але частіше дебютує між 15 і 35 роками.
Багатьох хвилює: псоріаз заразний чи ні? Ні, це не інфекція. Порушення роботи імунної системи, яке має генетичну основу. Псоріаз передається спадково як схильність – в дослідженнях зустрічаються різні оцінки ризику залежно від кількості хворих родичів, але точні цифри варіюються в залежності від популяції та методології дослідження.
Причини псоріазу: від чого з'являється захворювання
 Точні причини виникнення псоріазу досі вивчаються. Медицина виділяє кілька ключових факторів, але повна картина складніша, ніж проста причинно-наслідкова зв'язок.
Точні причини виникнення псоріазу досі вивчаються. Медицина виділяє кілька ключових факторів, але повна картина складніша, ніж проста причинно-наслідкова зв'язок.
Генетична схильність відіграє головну роль – вчені ідентифікували десятки генетичних локусів, пов'язаних із захворюванням. Найбільш вивчений – PSORS1 на 6-й хромосомі, його внесок у генетичний ризик вважається одним із найбільш значимих. Але спадковість – це фундамент, а не вирок.
Сам псоріаз запускають тригери. І тут починається індивідуальна історія кожного пацієнта.
Стрес та шкірні захворювання пов'язані тісніше, ніж здається на перший погляд. Клінічний приклад: жінка 34 років, до цього абсолютно здорова шкіра. Розлучення, переїзд в інше місто, зміна роботи – за три місяці псоріаз покрив близько 15% тіла. Починалося з невеликих бляшок на ліктях, які вона списувала на сухість від центрального опалення. Емоційні потрясіння провокують викид кортизолу та інших стрес-гормонів, які порушують роботу імунної системи та запускають запальний каскад.
Інші тригери включають:
- Інфекції (особливо стрептококкові ангіни – класичний провокатор краплеподібного псоріазу)
- Травми шкіри – порізи, опіки, татуювання, навіть інтенсивне потирання мочалкою
- Деякі ліки: бета-блокатори, препарати літію, протималярійні засоби, НПЗЗ (індометацин)
- Зловживання алкоголем і куріння
- Різка відміна системних кортикостероїдів (може спровокувати важкі форми)
Кліматичні фактори мають значення. Чому псоріаз загострюється взимку – холодне сухе повітря зневоднює шкіру, а брак сонячного світла зменшує природну УФ-терапію та знижує вироблення вітаміну D.
Що робити до візиту до лікаря: почніть використовувати м'які зволожуючі креми (емоленти) 2-3 рази на день, уникайте травмування шкіри, не здирайте лусочки, використовуйте делікатні засоби для миття без мила. Це безпечний мінімум, який не нашкодить за будь-якого діагнозу.
Як виглядає псоріаз: перші ознаки
Перші ознаки псоріазу часто з'являються непомітно. Маленька червона плямка, яка лущиться. Багато хто приймає за алергію або подразнення.
Починається з поодиноких папул (вузликів) рожевого кольору, які швидко покриваються сріблясто-білими лусочками. Якщо лусочку зішкрібти, під нею блискуча червона поверхня (симптом "стеаринової плями"). Подальше зішкрібання викликає краплинну кровотечу – "кривава роса". Це класична діагностична тріада псоріазу, яку оцінює лікар при огляді – не намагайтеся перевіряти ці ознаки самостійно.
Як починається псоріаз? Зазвичай висипання симетричні. Улюблена локалізація:
- Псоріаз на ліктях та колінах (розгинальні поверхні)
- Волосиста частина голови
- Поперек і крижі
- Нігті
Розмір елементів варіює. Від кількох міліметрів (крапковий псоріаз) до великих бляшок 10-15 см в діаметрі. Поступово елементи збільшуються, зливаються, утворюючи химерні фігури – "географічна карта".
При псоріазі на голові що робити в першу чергу? Не займатися самолікуванням і не списувати на звичайну лупу, якщо є щільні бляшки з чіткими межами. Псоріаз волосистої частини відрізняється виходом за лінію росту волосся на чоло (симптом "псоріатичної корони"), щільнішими лусочками. Обов'язково покажіться дерматологу.
Свербіж при псоріазі – непостійний симптом. У одних пацієнтів взагалі відсутній, у інших нестерпний, особливо на волосистій частині голови. Інтенсивність свербежу не корелює з площею ураження – маленький осередок може свербіти сильніше, ніж обширні висипання.
Порада дерматолога: якщо червоні плями лущаться і не проходять більше двох тижнів, не реагують на звичайні зволожуючі креми – це привід показатися фахівцю. Ранній початок лікування значно покращує прогноз і дозволяє швидше досягти ремісії.
Види псоріазу
Клінічні форми псоріазу розрізняються за морфологією, локалізацією та перебігом.
| Вид псоріазу | Основні прояви | Частота зустрічальності |
|---|---|---|
| Бляшковий (вульгарний) | Червоні піднесені ділянки з сріблястими лусочками | 85-90% |
| Краплеподібний | Дрібні червоні точки по всьому тілу, часто після ангіни | 8-10% |
| Пустульозний | Стерильні гнойнички на запаленій шкірі | 1-3% |
| Еритродермічний | Тотальне почервоніння та лущення >90% тіла | 1-2% |
| Зворотний (інверсний) | Гладкі червоні плями в складках без лущення | 3-7% |
| Псоріатичний артрит | Ураження суглобів ± шкірні прояви | 10-30% |
Найчастіша форма – бляшковий псоріаз, на який припадає переважна більшість випадків.
Псоріаз нігтів
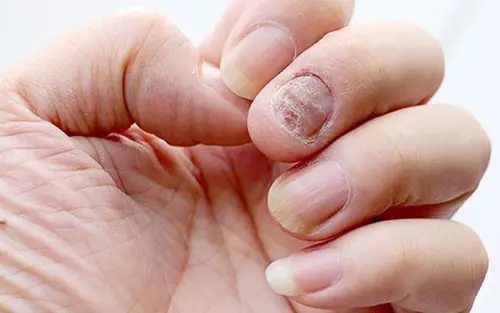 Нігтьовий псоріаз зустрічається у 50-80% людей зі шкірними проявами. Іноді буває єдиною ознакою хвороби, що ускладнює діагностику.
Нігтьовий псоріаз зустрічається у 50-80% людей зі шкірними проявами. Іноді буває єдиною ознакою хвороби, що ускладнює діагностику.
Характерні зміни: точкові заглиблення ("симптом наперстка"), жовто-коричневі плями під нігтьовою пластиною (схожі на олійні краплі), потовщення та крихкість нігтя, відшарування від нігтьового ложа (оніхолізіс). На одному нігті можуть поєднуватися кілька ознак.
Чим відрізняється від грибка? При грибковій інфекції ураження зазвичай починається з одного нігтя і поступово поширюється. Псоріаз частіше атакує кілька нігтів одночасно, викликає характерні точкові заглиблення (при грибку їх немає), не супроводжується неприємним запахом. Але точно визначити може лише дерматолог.
Часто потрібен зішкріб на гриби – близько 30% пацієнтів мають одночасно псоріаз і онихомікоз. У цьому випадку потрібно лікувати обидва захворювання.
Лікування псоріазу нігтів – справа не швидка. Місцеві засоби проникають в нігтьову пластину погано. При виражених змінах призначають системну терапію (метотрексат, біологічні препарати). Покращення помітне через 6-9 місяців – саме стільки потрібно для повного оновлення нігтя.
Псоріатичний артрит: коли страждають суглоби
Псоріатичний артрит розвивається у 10-30% людей з псоріазом шкіри. Зазвичай через кілька років після перших шкірних проявів, але у 15-20% пацієнтів суглобові симптоми з'являються раніше висипань.
Це ускладнює діагностику – людина приходить до ревматолога з болем у суглобах, а про невелику бляшку на лікті забуває згадати.
Перші симптоми, які мають насторожити:
- Ранкова скутість суглобів більше 30 хвилин
- Біль і набряк пальців рук або ніг
- "Сосископодібна" деформація пальця (дактиліт) – запалюється весь палець цілком, а не один суглоб
- Біль у п'ятах, ахілловому сухожиллі, місцях прикріплення зв'язок (ентезит)
- Біль у нижній частині спини та сідницях (можливе залучення хребта)
Коли терміново до ревматолога? Суглобовий біль триває більше 6 тижнів, є ранкова скутість, з'явився набряк або біль заважає звичайній активності.
Рання діагностика критична. Незворотне пошкодження суглобів може розвинутися в перші 2 роки. Сучасні базисні протизапальні препарати та біологічна терапія здатні зупинити руйнування, але відновити вже деформований суглоб неможливо.
Псоріаз у чутливих зонах
Ураження обличчя, складок шкіри (пахви, під грудьми, пахова область) та геніталій зустрічається у 30-50% пацієнтів і вимагає особливого підходу.
На обличчі псоріаз частіше локалізується в області брів, носогубних складок, лінії росту волосся. У складках шкіри елементи зазвичай без типових лусочок – гладкі червоні плями з чіткими межами (зворотний псоріаз). Вологість та тертя посилюють запалення.
Особливості лікування: на обличчі та в складках шкіра тонка, легко атрофується від стероїдів. Використовують слабкі топічні кортикостероїди короткими курсами (не більше 5-7 днів), потім переходять на інгібітори кальциневрину (такролімус, пімекролімус). Сильні гормональні мазі на обличчі протипоказані – високий ризик атрофії, розацеаподібного дерматиту, розширення судин.
Ступені тяжкості псоріазу
Тяжкість оцінюють не тільки за площею ураження. Вплив на якість життя іноді важливіше відсотків.
Лікарі використовують індекс BSA (Body Surface Area – площа поверхні тіла). Простий спосіб оцінки: ваша долоня з пальцями – приблизно 1% поверхні тіла.
Легкий ступінь – менше 3% тіла (до 3 долонь). Середній – 3-10%. Важкий – більше 10%.
Але це спрощена схема. Невеликі осередки на обличчі, долонях, стопах, у області геніталій сильніше впливають на життя, ніж обширні висипання на закритих ділянках тіла. Пацієнт з 2% ураження на обличчі може страждати більше, ніж людина з 15% на спині та стегнах.
Тому дерматологи оцінюють функціональні обмеження: чи заважає псоріаз спати через свербіж, працювати, спілкуватися з людьми. Викликає депресію чи соціальну ізоляцію. Якщо захворювання значно знижує якість життя – це показання для більш активного лікування, незалежно від площі.
Існує спеціальний опитувальник DLQI (Dermatology Life Quality Index), який допомагає оцінити психосоціальний вплив псоріазу. Бали від 0 до 30, де вище 10 – значне погіршення якості життя.
Чим відрізняється псоріаз від дерматиту
Запалення шкіри – це широке поняття, що включає десятки захворювань.
Атопічний дерматит зазвичай починається в ранньому дитинстві, супроводжується виснажливим свербіжем (при псоріазі свербіж часто помірний або відсутній), пов'язаний з алергічними реакціями та астмою. Локалізація інша – складки ліктів та колін (згинальні поверхні), а не розгинальні, як при псоріазі.
Екзема проявляється мокнучими ділянками з кірками. При псоріазі елементи сухі, з характерними сріблястими лусочками.
Себорейний дерматит уражає області з великою кількістю сальних залоз (волосиста частина голови, носогубні складки, центр грудей). Лусочки жирні, жовтуваті. При псоріазі – сухі, сріблясто-білі, з чіткими межами.
Грибкові інфекції частіше локалізуються в складках шкіри, міжпальцевих проміжках. При підозрі на грибок необхідний зішкріб або посів – візуально відрізнити буває складно, особливо при атиповій локалізації псоріазу.
Рожевий лишай – гостре стан, яке проходить самостійно за 6-8 тижнів. Починається з "материнської бляшки", потім з'являються численні дрібні овальні елементи. Псоріаз – хронічне захворювання.
Тільки дерматолог може точно диференціювати. Іноді потрібна біопсія шкіри для виключення інших дерматозів.
Діагностика псоріазу
При підозрі звертаються до дерматолога. У більшості випадків діагноз ставиться клінічно – за зовнішнім виглядом висипань, локалізацією, наявністю характерної тріади (яку оцінює лікар, а не пацієнт самостійно).
Аналізи при псоріазі призначають для оцінки загального стану та виключення супутніх проблем:
- Загальний аналіз крові (іноді невелике підвищення ШОЕ при загостренні)
- Біохімічний аналіз (печінкові ферменти, креатинін, сечова кислота)
- Ревматоїдний фактор, СРБ – при підозрі на псоріатичний артрит
- Ліпідограма та глюкоза – для виявлення метаболічних порушень
Біопсія шкіри потрібна рідко – в атипових випадках або для диференційної діагностики.
З практики: чоловік 42 років звернувся зі скаргами на псоріаз ніг, який не піддавався лікуванню протигрибковими кремами півроку (купував в аптеці самостійно). При огляді – класичний бляшковий псоріаз. Після призначення адекватної терапії через місяць шкіра значно очистилася. Самодіагностика призводить до втрати часу.
Покроковий план лікування
 Підхід залежить від ступеня тяжкості та локалізації.
Підхід залежить від ступеня тяжкості та локалізації.
Легкий ступінь (менше 3% тіла)
Основа – зовнішня терапія та правильний догляд.
Щоденне зволоження емолентами 2-3 рази на день обов'язкове. Це не просто доповнення до лікування, а базова терапія. Емоленти відновлюють ліпідний бар'єр шкіри, зменшують лущення, свербіж, збільшують ефективність лікувальних мазей.
Лікувальні мазі: топічні кортикостероїди (різної сили в залежності від локалізації) або кальципотріол (аналог вітаміну D3). Комбіновані препарати (кортикостероїд + кальципотріол) показують кращі результати. Курс зазвичай 2-4 тижні, потім перерва або перехід на підтримуючий режим.
Ефект помітний через 7-14 днів. Якщо за місяць значного покращення немає – потрібна консультація для корекції схеми.
Що робити кожного дня при псоріазі:
- Зволожувати шкіру відразу після душу (поки волога) – протягом 3 хвилин
- Використовувати м'які очищувальні засоби (сіндептики) без мила та віддушок
- Уникати гарячої води (не вище 36-37°C) – вона посилює сухість
- Не використовувати грубі мочалки, не терти шкіру
- Лусочки попередньо розм'якшувати саліциловою маззю 2-5% або маслами (за 1-2 години), потім акуратно видаляти м'якою губкою
Важливо: саліцилову мазь не наносять на великі площі тіла (ризик системного всмоктування), уникають застосування у дітей, не використовують на запалених ділянках, обличчі та в складках.
Свербіж при псоріазі як зняти: іноді призначають антигістамінні препарати вночі при вираженому свербежі та порушенні сну (лоратадин, цетиризин), прохолодні компреси, інтенсивне зволоження. Іноді допомагають мазі з ментолом. Головне – не розчісувати, травма шкіри провокує нові висипання (феномен Кебнера).
Середній ступінь (3-10% тіла)
Комбінують зовнішню терапію з фототерапією.
УФБ-терапія вузького спектра (311 нм) – золотий стандарт фототерапії. Сеанси 3 рази на тиждень, курс 20-30 процедур. Перші результати зазвичай через 2-3 тижні, до кінця курсу у 70-80% пацієнтів значне покращення або повне очищення шкіри.
Протипоказання до фототерапії: активна червона вовчанка, меланома в анамнезі, прийом фотосенсибілізуючих препаратів, вагітність (відносне протипоказання). Важливо: домашній солярій не еквівалентний медичній УФБ-терапії 311 нм – спектр випромінювання інший, дозу контролювати неможливо.
Якщо фототерапія недоступна або неефективна – обговорюють системні препарати.
План на 2-3 місяці: перший місяць – активна терапія з візитами до дерматолога кожні 2-3 тижні. Другий-третій місяць – підтримуюче лікування, оцінка стабільності ремісії. Поступове зниження частоти застосування лікувальних мазей, перехід на зволожуючий догляд.
Важкий ступінь (більше 10% тіла)
Потрібна системна терапія.
Традиційні імуносупресори: метотрексат, циклоспорин, ацитретин. Ефективні, але вимагають регулярного лабораторного контролю через можливі побічні ефекти. Метотрексат – моніторинг печінкових ферментів, загальний аналіз крові кожні 1-3 місяці, сувора контрацепція (препарат тератогенний, відміна мінімум за 3 місяці до запланованої вагітності). Ацитретин – контроль ліпідів, печінкових ферментів, контрацепція протягом 3 років після відміни у жінок.
Біологічні препарати (інгібітори ФНО-α, інтерлейкінів IL-17, IL-23) – значний прогрес останніх 10-15 років. Точково блокують ключові ланки запального каскаду. Показують вражаючі результати – у багатьох пацієнтів досягається практично повне очищення шкіри.
Обов'язкове обстеження перед біологічною терапією:
- Скринінг туберкульозу (квантифероновий тест або діаскінтест, рентген грудної клітини)
- Аналізи на гепатити B і C
- ВІЛ-тестування (за показаннями)
- Оцінка вакцинального статусу (живі вакцини протипоказані на фоні терапії)
- Загальний та біохімічний аналіз крові
Перше покращення зазвичай через 4-8 тижнів, максимальний ефект – через 3-6 місяців. Терапія дороговартісна, вартість залежить від обраного препарату, схеми введення та маси тіла пацієнта. В деяких країнах існують програми реімбурсації для пацієнтів з важкими формами.
Важливо: при важкому псоріазі самолікування небезпечне. Препарати підбираються строго індивідуально, вимагають попереднього обстеження та лікарського моніторингу.
Ефективні мазі від псоріазу
Зовнішні засоби – основа лікування легких і середніх форм.
Топічні кортикостероїди різної сили дії. Слабкі (гідрокортизон) – для обличчя та складок. Середні та сильні (бетаметазон, мометазон) – для тіла. Дуже сильні (клобетазол) – для товстих бляшок на ліктях, колінах, долонях. Швидко знімають запалення та свербіж, але тривале застосування викликає тоншання шкіри, розширення судин, атрофію.
Кальципотріол (аналог вітаміну D3) уповільнює поділ клітин шкіри, нормалізує їх диференціацію. Діє повільніше стероїдів, ефект через 2-4 тижні. Можна застосовувати тривало.
Комбіновані препарати (бетаметазон + кальципотріол) – ефективний засіб від псоріазу, що поєднує швидку дію стероїда та тривалий ефект вітаміну D. Золотий стандарт зовнішньої терапії.
Саліцилова мазь 2-5% – кератолітик, розм'якшує та відлущує лусочки. Застосовується перед нанесенням основних препаратів для покращення їх проникнення.
Дьоготь (кам'яновугільний, березовий) – старий перевірений засіб. Зменшує запалення, свербіж, лущення. Мінуси – запах, забарвлення одягу, може підвищувати чутливість до ультрафіолету (вимагає обережності при поєднанні з сонцем або фототерапією).
Загострення псоріазу: що робити
Загострення вимагає швидких дій.
Перше – спробувати визначити тригер. Був стрес? Інфекція? Почали нове ліки? Зловживали алкоголем? Травмували шкіру? Іноді тригер очевидний, іноді загострення відбувається без очевидної причини.
Посилити зволоження – наносити емоленти 3-4 рази на день, особливо після душу. Використовувати призначені дерматологом лікувальні мазі більш інтенсивно (якщо лікар не проти). Уникати додаткових тригерів – стресу, алкоголю, травматизації шкіри.
Що робити категорично не можна:
- Самостійно починати сильні гормональні мазі (особливо на обличчі) без консультації
- Здирати лусочки нігтями або жорсткими щітками
- Використовувати скраби, пілінги
- Приймати гарячі ванни
- Ігнорувати проблему, сподіваючись що "само пройде"
Червоні прапорці – коли потрібна термінова медична допомога:
- Поява обширних нових висипань за кілька днів (генералізація процесу)
- Підвищення температури тіла, озноб, загальне нездужання
- Сильний біль і набряк суглобів, утруднення рухів
- Гнойнички на шкірі (пустульозна форма може бути небезпечною)
- Псоріаз покриває більше 80-90% тіла (еритродермія – стан, що вимагає госпіталізації)
При появі будь-якого з цих симптомів – негайно до дерматолога або в стаціонар.
Спостереження показують: у пацієнтів, які регулярно практикують техніки управління стресом (медитація, дихальні вправи, йога), загострення можуть відбуватися рідше. Хоча це не замінює медикаментозне лікування, стрес-менеджмент – важливий елемент комплексного підходу до контролю псоріазу.
Дієта та спосіб життя при псоріазі
Специфічної дієти, доведено ефективної для всіх пацієнтів, не існує. Але певні продукти у частини людей провокують загострення.
Що не можна їсти при псоріазі – список індивідуальний, але є загальні рекомендації:
- Червоне м'ясо та жирні молочні продукти містять арахідонову кислоту, що посилює запалення
- Рафінований цукор та прості вуглеводи провокують стрибки інсуліну, що може погіршувати перебіг
- Алкоголь (особливо пиво та міцні напої) – один з найчастіших тригерів загострень
- Пасльонові (помідори, баклажани, болгарський перець) – у деяких посилюють запалення
- Глютен – близько 10-15% пацієнтів відзначають покращення при виключенні
Корисні: омега-3 жирні кислоти (жирна морська риба 2-3 рази на тиждень, лляна олія), овочі, фрукти, цільнозернові, куркума, імбир. Середземноморська дієта в дослідженнях показує позитивний вплив.
Критично важлива здорова вага. Надлишкова маса тіла посилює системне запалення та може погіршувати перебіг захворювання. Жирова тканина – це не просто запас енергії, а ендокринний орган, що виробляє провоспальні цитокіни.
Дослідження показують: втрата навіть 5-10% маси тіла у пацієнтів з ожирінням значно покращує відповідь на лікування псоріазу.
Чи можна засмагати при псоріазі? Помірне сонячне опромінення корисне – УФ-промені уповільнюють поділ клітин шкіри. Але важливо уникати опіків. Травма шкіри (в тому числі сонячний опік) провокує нові висипання на місці пошкодження – це феномен Кебнера.
Оптимально засмагати вранці до 11:00 або після 16:00. Починати з 5-10 хвилин, поступово збільшуючи час. Використовувати сонцезахисний крем на здорових ділянках шкіри.
Псоріаз у дітей та при вагітності
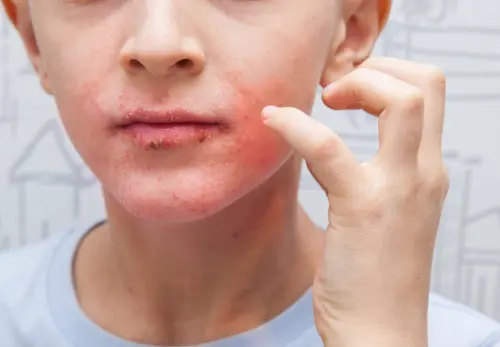 Псоріаз може дебютувати в дитинстві. Два піки захворюваності: 8-11 років та 15-18 років.
Псоріаз може дебютувати в дитинстві. Два піки захворюваності: 8-11 років та 15-18 років.
У дітей захворювання часто провокується стрептококковою інфекцією (ангіна, скарлатина). Через 2-3 тижні після ангіни раптом з'являється безліч дрібних червоних елементів по всьому тілу – краплеподібний псоріаз. Іноді проходить самостійно, іноді трансформується в бляшкову форму.
Прояви у дітей можуть відрізнятися від дорослих. Частіше уражаються обличчя, складки шкіри. У немовлят псоріаз в області підгузка легко сплутати з пелюшковим дерматитом.
Лікування дитячого псоріазу вимагає обережності. Багато системних препаратів протипоказані. Основа – зовнішні засоби, зволоження, фототерапія (у дітей старше 6-7 років). Важлива психологічна підтримка – видимі шкірні прояви в шкільному віці можуть призводити до цькування та соціальної ізоляції.
При вагітності псоріаз поводить себе непередбачувано. У 40-60% жінок відзначається покращення (ймовірно, через зміну імунного статусу), у 15-20% – загострення.
Більшість системних препаратів протипоказано через ризик для плода. Метотрексат тератогенний (викликає вади розвитку), має бути відмінений мінімум за 3 місяці до запланованої вагітності. Ацитретин виводиться довго – контрацепція потрібна протягом 3 років після відміни.
Безпечні при вагітності: емоленти, деякі топічні стероїди слабкої та середньої сили (після консультації), УФБ-терапія вузького спектра. Планування вагітності при псоріазі обов'язково обговорюється з дерматологом для коригування терапії.
Ускладнення та супутні захворювання
Псоріаз – системне захворювання, що не обмежується шкірою.
Метаболічний синдром (поєднання абдомінального ожиріння, підвищеного тиску, інсулінорезистентності, дисліпідемії) асоційований з псоріазом – зустрічається частіше, ніж в загальній популяції. Чим важчий псоріаз, тим вище ризик.
Підвищений ризик серцево-судинних захворювань – інфаркту міокарда, інсульту, атеросклерозу. В дослідженнях показано, що пацієнти з важким псоріазом (особливо почався в молодому віці) мають підвищений ризик ССЗ та асоційоване з цим скорочення тривалості життя.
Саме тому важливий контроль факторів ризику: ваги, артеріального тиску, рівня холестерину, глюкози крові. Регулярні профілактичні обстеження.
Депресія та тривожні розлади розвиваються у значної частини пацієнтів. Виражені прояви на видимих ділянках (обличчя, кисті рук) призводять до соціальної стигматизації, уникнення громадських місць, зниження самооцінки. При виражених переживаннях та зниженні настрою варто обговорити з лікарем допомогу психолога або психотерапевта.
Запальні захворювання кишечника (хвороба Крона, виразковий коліт) – у пацієнтів з псоріазом зустрічаються частіше. Спільні генетичні та імунологічні механізми.
Неалкогольна жирова хвороба печінки, хронічна хвороба нирок – також асоційовані з псоріазом, особливо важким та довготочним.
Чи можна вилікувати псоріаз назавжди
Чесна відповідь – повністю позбутися неможливо при сучасному рівні медицини.
Це хронічне рецидивуюче захворювання. Хвилеподібний перебіг з періодами загострень та ремісій. У деяких пацієнтів після першого епізоду ремісія триває роки чи десятиліття. У інших загострення часті.
Ремісія псоріазу (стан, коли шкіра повністю або майже повністю чиста) досяжна. Може тривати місяці, роки. Контроль захворювання – реальна мета сучасної терапії.
У 10-15% пацієнтів після першого епізоду (особливо краплеподібного псоріазу після інфекції) хвороба більше не повертається. Це найближчий аналог "вилікування".
Правильно підібране лікування, контроль тригерів, здоровий спосіб життя дозволяють більшості людей жити повноцінно. Працювати, подорожувати, займатися спортом, будувати стосунки.
Як жити з псоріазом? Прийняти захворювання як частину себе (не всю себе). Знайти кваліфікованого лікаря, якому довіряєте. Вивчити свої індивідуальні тригери – у кожного вони свої. Навчитися їх уникати або мінімізувати.
Сучасні методи лікування дають можливість контролювати хворобу. Не дозволяти їй диктувати умови.
Маєте подібні симптоми?
Зверніться до лікаря онлайн — доступно з будь-якої країни світу українською чи російською мовою. Оберіть зручний час і отримайте поради без відвідування клініки.
Отримати онлайн-консультаціюЛікування псоріазу в Києві: клініка Астрамедіка
 Якщо ви шукаєте дерматолога для діагностики та лікування псоріазу в Києві, медичний центр Астрамедіка в районі Виноградар пропонує комплексний підхід.
Якщо ви шукаєте дерматолога для діагностики та лікування псоріазу в Києві, медичний центр Астрамедіка в районі Виноградар пропонує комплексний підхід.
Наші фахівці використовують сучасні методи діагностики, підбирають індивідуальні схеми терапії. У клініці проводиться фототерапія вузького спектра (311 нм), доступні всі види обстеження – від базових аналізів до дерматоскопії та за потреби біопсії.
Ми працюємо з пацієнтами різного ступеня тяжкості захворювання. Допомагаємо досягти ремісії, навчаємо правильному догляду за шкірою, корегуємо терапію при загостреннях.
Записатися на консультацію до дерматолога можна за телефоном або через форму на сайті. Первинний прийом включає детальний огляд, за потреби дерматоскопію, розробку індивідуального плану лікування з урахуванням ступеня тяжкості, локалізації, супутніх захворювань.
